Наш адрес
115477, г. Москва,
ул. Деловая, д. 11,
корп. 1, оф. 201
ПРИМЕНЕНИЕ ДИОДНОГО ПОЛУПРОВОДНИКОВОГО ЛАЗЕРА ПРИ ВЫПОЛНЕНИИ ОПЕРАЦИИ ВЕСТИБУЛОПЛАСТИКИ

ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва
Европейский медицинский центр, г. Москва
ПРИМЕНЕНИЕ ДИОДНОГО ПОЛУПРОВОДНИКОВОГО ЛАЗЕРА ПРИ ВЫПОЛНЕНИИ ОПЕРАЦИИ ВЕСТИБУЛОПЛАСТИКИ
После проведения реконструктивных операций в области альвеолярного гребня верхней и нижней челюстей с целью создания оптимального объема костной ткани для позиционирования винтовых внутрикостных стоматологических имплантатов неизбежно происходит значительное уменьшение глубины свода преддверия полости рта. Как известно, мелкий свод преддверия полости рта является травмирующим фактором в развитии дистрофических и воспалительных заболеваний тканей, окружающих зубы и имплантаты зубов (Грудянов А.И., 2009; Bum–Soo Kim et al., 2009; Kajorn Kungsadalpipob et al., 2020). Стабильность положения эпителиального слоя клеток и собственной пластинки слизистой оболочки полости (lamina propria) вокруг надкостной части имплантата зуба определяют широкая зона прикреплённой кератинизированной слизистой оболочки полости рта и достаточная глубина свода преддверия полости рта.
Основными хирургическим приемами для увеличения глубины свода преддверия полости рта являются метод V.H. Kazanjian, предложенный автором в 1935 году, и метод H.B.Clark Jr., описанный клиницистом в 1953 году. Данные методики операции вестибулопластики позволяют и расширить зону прикрепленной кератинизированной десны. Выполнение операции вестибулопластики различных модификаций метода V.H. Kazanjian целесообразно проводить с применением технологии эрбиевого лазера. Диодные полупроводниковые лазеры целесообразно использовать при операции пластики преддверия полости рта в модификациях метода H.B. Clark Jr.
Согласно Протоколу вестибулопластики по методу H.B. Clark Jr., линию разреза необходимо формировать в зоне прикрепленной кератинизированной слизистой оболочки полости рта с вестибулярной стороны коронарнее мукогингивальной линии на 1 – 1,5 мм.
После операции горизонтальной аугментации альвеолярного гребня и вертикальной аугментации альвеолярного гребня зона прикрепленной кератинизированной слизистой оболочки полости рта может быть очень узкой или полностью отсутствовать. Основой лазерной хирургии является процесс абляции тканей. При формировании линии разреза лазерным скальпелем в области узкой зоны прикрепленной кератинизированной слизистой оболочки полости рта происходит линейное выпаривание «драгоценных» тканей на ширину, равную диаметру кварцевого оптоволокна диодного полупроводникового лазерного аппарата. В связи с этим, целесообразным представляется проведение линейного разреза слизистой оболочки апикальнее мукогингивальной линии, что соответствует операции вестибулопластики по методике, предложенной доктором IRVING Glickman в 1958 году. Именно эту методику можно применять и при проведении хирургического вмешательства с целью воссоздания оптимальной глубины свода преддверия полости рта в клинических случаях при полном отсутствии зоны прикрепленной кератинизированной слизистой оболочки полости рта с вестибулярной стороны.
Цель настоящего исследования – оптимизация Протокола операции вестибулопластики в области ранее проведенной операции костной пластики, исходом которой явилось значительное уменьшение глубины свода преддверия полости рта.
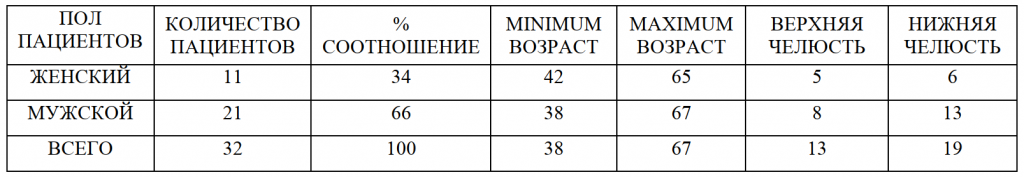
Операции вестибулопластики по методике IRVING Glickman с применением лазерного излучения проведены у 32 пациентов в возрасте от 38 до 67 лет в боковой области верхней и нижней челюстей (Таблица 1). Хирургические вмешательства выполнены в сроки за 1 месяц до установленной даты проведения II хирургического этапа стоматологической имплантации
– фиксации формирователей десны (healing abutment).
Таблица 1.
Характеристика пациентов по полу, возрасту и области выполненных операций.
Перед началом комплексной стоматологической реабилитации для нормализации тонуса мышц жевательной группы, устранения гипертонуса подбородочной и щечных мышц пациентам назначали курс миофункциональной терапии, включающий в себя позиционирование языка в физиологическое пространственное положение, обучение соматическому глотанию и упражнения для восстановления тонуса круговой мышцы рта.
Нами отработан Протокол операции вестибулопластики по методике IRVING Glickman с применением диодного полупроводникового лазера на примере аппарата PICASSO производства компании AMD LASERS (США).
ПРОТОКОЛ ОПЕРАЦИИ. Антисептическая обработка полости рта с применением 0,05 % раствора хлоргексидина биглюконата («ЭЛЮДРИЛ», Pierre Fabre (Франция)). Под аппликационной (Бензокаин 20 %) и инфильтрационной анестезией Solutio Articaini hydrochloridi 4 % — 1,7 ml cum Solutio Adrenalini hydrochloridi 0,1% — 1:200000 проводили линейный горизонтальный разрез слизистой оболочки до надкостницы апикальнее окклюзионной поверхности альвеолярного гребня на 3 мм в области отсутствующих зубов (например, 1.8 – 1.7 – 1.6 – 1.5 – 1.4) с вестибулярной стороны с применением лазерной технологии.
Лазер – диодный. Длина волны – 810 nm. Режим – импульсный. Оптоволокно – инициированное. Метод препарирования тканей – контактный. Мощность лазерного излучения – 1,5 Wt. Далее через сформированный разрез проводили препарирование тканей подслизистого слоя без нарушения целостности надкостницы с применением лазерной технологии и осуществляли мобилизацию слизисто–мышечного лоскута в области отсутствующих зубов (например, 1.8 – 1.7 – 1.6 – 1.5 – 1.4) с вестибулярной стороны. Вестибулярный край операционного разреза перемещали апикально на 8 мм, и мобилизованный лоскут фиксировали к надкостнице синтетической нитью из полипропилена толщиной 5–0 с применением Т–образного непрерывного шва. Антисептическая обработка послеоперационной раны с применением 0,05 % раствора хлоргексидина биглюконата («ЭЛЮДРИЛ», Pierre Fabre (Франция)). Гемостаз. Результат операции: создание глубокого свода преддверия полости рта (например, в области верхней челюсти справа).
По данным проведенного гистологического исследования, восстановленная ткань в области операционной раны, созданной воздействием лазерным излучением длиной волны 810 nm, представляет собой кератинизированную слизистую оболочку с полноценным слоем эпителия и выраженной толщиной собственной пластинки слизистой оболочки полости рта.
ОБСУЖДЕНИЕ И ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ. В клинических случаях при наличии сохраненной, но очень узкой зоны прикрепленной кератинизированной слизистой оболочки альвеолярного гребня линейный разрез слизистой оболочки выполняли апикальнее мукогингивальной линии на 3 мм также без нарушения целостности надкостницы.
Формирование Т–образного непрерывного шва создает условие для устремления края апикально смещенного слизисто–мышечного лоскута в апикальное направление, что предупреждает перемещение апикально смещенного слизисто-мышечного лоскута в коронарное направление и устраняет риск отсутствия качественного результата операции вестибулопластики. Для качественного удержания апикально смещенного слизисто–мышечного лоскута в заданном месте наилучшим шовным материалом является нить из полипропилена. Целесообразно использовать хирургические иглы с редуцированным телом. Оптимальный срок сохранения швов – 21 день. Синтетическая нерезорбируемая монофиламентная нить не создает условий для ретенции пищи в области послеоперационной раны и не является питательной средой для жизнедеятельности микроорганизмов полости рта. Непрерывный шов создает более комфортные условия для пациента при сравнении с наличием в полости рта большого количества одиночных узловых швов.
Нормальный тонус щечных мышц также способствует предупреждению перемещения апикально смещенного слизисто-мышечного лоскута в коронарное направление.
Операцию вестибулопластики с применением диодных полупроводниковых лазеров отличают полная бескровность операционного поля, отличная визуализация тканей в области операционного поля и четкость ее выполнения. Данные факторы способствуют значительному уменьшению времени, требуемого для проведения операции вестибулопластики по методике IRVING Glickman при сравнении с традиционной методикой рассечения тканей с применением скальпеля. Незначительная кровоточивость тканей может наблюдаться при проведении хирургической иглы через толщу слизисто–мышечного лоскута и надкостницу.
Апикальное перемещение вестибулярного края операционного разреза возможно до 20 мм. В каждой конкретной клинической ситуации данный показатель будет строго индивидуальным.
Для фиксации апикально смещенного слизисто–мышечного лоскута к надкостнице строго не рекомендуем использовать резорбируемый шовный материал. Резорбируемый шовный материал вызывает асептическое воспаление в области послеоперационной раны, а ранняя его резорбция может стать причиной несостоятельности линии непрерывного шва, что приводит к снижению качества оказания медицинской услуги.
При проведении операции вестибулопластики с применением диодного полупроводникового лазера важным условием является удержание малой или хирургической аспирации в области операционного поля с целью забора хирургического дыма, формирующегося при коагуляции крови и выпаривании белковой ткани.
Согласно результатам исследований, проведенных доктором медицинских наук профессором Елисеенко В.И. (1983), особенностью биологического ответа живого организма на воздействие лазерным излучением при постоянном режиме является повышение температуры тканей в зоне гипертермии (такое название имеет зона, расположенная по периферии от зоны с названием зона коагуляции). В связи с этим для препарирования мягких тканей при операции вестибулопластики нами использован только импульсный режим, что создавало условия для термальной релаксации тканей в зоне хирургического вмешательства и позволило пациентам избежать болевых ощущений в ранний послеоперационный период.
Непосредственно после окончания хирургического вмешательства пациенты перорально принимали 10 мг препарата КЕТАНОВ (Кеторолак, «RANBAXY», Румыния). В 31,25% случаев пациенты отмечали отсутствие необходимости в продолжении приема обезболивающих препаратов в последующие дни. В 68,75 % случаев пациенты принимали анальгетики в течение первых 2 – 3 дней послеоперационного периода.
В ранний послеоперационный период в 100 % случаев наблюдения у пациентов не было зафиксировано факта образования гематом в челюстно–лицевой области.
В ранний послеоперационный период пациентам назначали курс ротовых ванночек с применением 0,05 % раствора хлоргексидина биглюконата («ЭЛЮДРИЛ», Pierre Fabre (Франция)) 2 раза в день в течение одной минуты курсом 7 дней. Хирургические швы снимали через 21 день после операции.
ВЫВОДЫ. Операцию вестибулопластики целесообразно выполнять с применением лазерных технологий для предупреждения кровопотери, характерной для данного вида операций при использовании традиционных методов рассечения и препарирования мягких тканей полости рта. Бескровные операционные условия предупреждают возможность нарушения целостности надкостницы, а также снижают риск травмы сосудисто–нервного пучка, например, при проведении хирургического вмешательства в области нижней челюсти. Коаулирующие свойства лазерного излучения позволяют проводить операцию вестибулопластики у пациентов с заболеваниями свёртывающей системы крови и у пациентов, принимающих антиагреганты и антикоагулянты.
Сведения об авторах:
Романенко Наталья Валерьевна – кандидат медицинских наук доцент кафедры хирургической стоматологии Института стоматологии имени Е.В. Боровского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва. Ответственная за публикацию.
Контактные данные: +79161667244 clematis@inbox.ru
Тарасенко Светлана Викторовна – доктор медицинских наук профессор, заведующая кафедрой хирургической стоматологии Института стоматологии имени Е.В. Боровского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва.
Овсипенко Анжелика Анатольевна – клинический ординатор кафедры хирургической стоматологии Института стоматологии имени Е.В. Боровского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва.
Европейский медицинский центр, г. Москва
ПРИМЕНЕНИЕ ДИОДНОГО ПОЛУПРОВОДНИКОВОГО ЛАЗЕРА ПРИ ВЫПОЛНЕНИИ ОПЕРАЦИИ ВЕСТИБУЛОПЛАСТИКИ
После проведения реконструктивных операций в области альвеолярного гребня верхней и нижней челюстей с целью создания оптимального объема костной ткани для позиционирования винтовых внутрикостных стоматологических имплантатов неизбежно происходит значительное уменьшение глубины свода преддверия полости рта. Как известно, мелкий свод преддверия полости рта является травмирующим фактором в развитии дистрофических и воспалительных заболеваний тканей, окружающих зубы и имплантаты зубов (Грудянов А.И., 2009; Bum–Soo Kim et al., 2009; Kajorn Kungsadalpipob et al., 2020). Стабильность положения эпителиального слоя клеток и собственной пластинки слизистой оболочки полости (lamina propria) вокруг надкостной части имплантата зуба определяют широкая зона прикреплённой кератинизированной слизистой оболочки полости рта и достаточная глубина свода преддверия полости рта.
Основными хирургическим приемами для увеличения глубины свода преддверия полости рта являются метод V.H. Kazanjian, предложенный автором в 1935 году, и метод H.B.Clark Jr., описанный клиницистом в 1953 году. Данные методики операции вестибулопластики позволяют и расширить зону прикрепленной кератинизированной десны. Выполнение операции вестибулопластики различных модификаций метода V.H. Kazanjian целесообразно проводить с применением технологии эрбиевого лазера. Диодные полупроводниковые лазеры целесообразно использовать при операции пластики преддверия полости рта в модификациях метода H.B. Clark Jr.
Согласно Протоколу вестибулопластики по методу H.B. Clark Jr., линию разреза необходимо формировать в зоне прикрепленной кератинизированной слизистой оболочки полости рта с вестибулярной стороны коронарнее мукогингивальной линии на 1 – 1,5 мм.
После операции горизонтальной аугментации альвеолярного гребня и вертикальной аугментации альвеолярного гребня зона прикрепленной кератинизированной слизистой оболочки полости рта может быть очень узкой или полностью отсутствовать. Основой лазерной хирургии является процесс абляции тканей. При формировании линии разреза лазерным скальпелем в области узкой зоны прикрепленной кератинизированной слизистой оболочки полости рта происходит линейное выпаривание «драгоценных» тканей на ширину, равную диаметру кварцевого оптоволокна диодного полупроводникового лазерного аппарата. В связи с этим, целесообразным представляется проведение линейного разреза слизистой оболочки апикальнее мукогингивальной линии, что соответствует операции вестибулопластики по методике, предложенной доктором IRVING Glickman в 1958 году. Именно эту методику можно применять и при проведении хирургического вмешательства с целью воссоздания оптимальной глубины свода преддверия полости рта в клинических случаях при полном отсутствии зоны прикрепленной кератинизированной слизистой оболочки полости рта с вестибулярной стороны.
Цель настоящего исследования – оптимизация Протокола операции вестибулопластики в области ранее проведенной операции костной пластики, исходом которой явилось значительное уменьшение глубины свода преддверия полости рта.
Операции вестибулопластики по методике IRVING Glickman с применением лазерного излучения проведены у 32 пациентов в возрасте от 38 до 67 лет в боковой области верхней и нижней челюстей (Таблица 1). Хирургические вмешательства выполнены в сроки за 1 месяц до установленной даты проведения II хирургического этапа стоматологической имплантации
– фиксации формирователей десны (healing abutment).
Таблица 1.
Характеристика пациентов по полу, возрасту и области выполненных операций.

Перед началом комплексной стоматологической реабилитации для нормализации тонуса мышц жевательной группы, устранения гипертонуса подбородочной и щечных мышц пациентам назначали курс миофункциональной терапии, включающий в себя позиционирование языка в физиологическое пространственное положение, обучение соматическому глотанию и упражнения для восстановления тонуса круговой мышцы рта.
Нами отработан Протокол операции вестибулопластики по методике IRVING Glickman с применением диодного полупроводникового лазера на примере аппарата PICASSO производства компании AMD LASERS (США).
ПРОТОКОЛ ОПЕРАЦИИ. Антисептическая обработка полости рта с применением 0,05 % раствора хлоргексидина биглюконата («ЭЛЮДРИЛ», Pierre Fabre (Франция)). Под аппликационной (Бензокаин 20 %) и инфильтрационной анестезией Solutio Articaini hydrochloridi 4 % — 1,7 ml cum Solutio Adrenalini hydrochloridi 0,1% — 1:200000 проводили линейный горизонтальный разрез слизистой оболочки до надкостницы апикальнее окклюзионной поверхности альвеолярного гребня на 3 мм в области отсутствующих зубов (например, 1.8 – 1.7 – 1.6 – 1.5 – 1.4) с вестибулярной стороны с применением лазерной технологии.
Лазер – диодный. Длина волны – 810 nm. Режим – импульсный. Оптоволокно – инициированное. Метод препарирования тканей – контактный. Мощность лазерного излучения – 1,5 Wt. Далее через сформированный разрез проводили препарирование тканей подслизистого слоя без нарушения целостности надкостницы с применением лазерной технологии и осуществляли мобилизацию слизисто–мышечного лоскута в области отсутствующих зубов (например, 1.8 – 1.7 – 1.6 – 1.5 – 1.4) с вестибулярной стороны. Вестибулярный край операционного разреза перемещали апикально на 8 мм, и мобилизованный лоскут фиксировали к надкостнице синтетической нитью из полипропилена толщиной 5–0 с применением Т–образного непрерывного шва. Антисептическая обработка послеоперационной раны с применением 0,05 % раствора хлоргексидина биглюконата («ЭЛЮДРИЛ», Pierre Fabre (Франция)). Гемостаз. Результат операции: создание глубокого свода преддверия полости рта (например, в области верхней челюсти справа).
По данным проведенного гистологического исследования, восстановленная ткань в области операционной раны, созданной воздействием лазерным излучением длиной волны 810 nm, представляет собой кератинизированную слизистую оболочку с полноценным слоем эпителия и выраженной толщиной собственной пластинки слизистой оболочки полости рта.
ОБСУЖДЕНИЕ И ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ. В клинических случаях при наличии сохраненной, но очень узкой зоны прикрепленной кератинизированной слизистой оболочки альвеолярного гребня линейный разрез слизистой оболочки выполняли апикальнее мукогингивальной линии на 3 мм также без нарушения целостности надкостницы.
Формирование Т–образного непрерывного шва создает условие для устремления края апикально смещенного слизисто–мышечного лоскута в апикальное направление, что предупреждает перемещение апикально смещенного слизисто-мышечного лоскута в коронарное направление и устраняет риск отсутствия качественного результата операции вестибулопластики. Для качественного удержания апикально смещенного слизисто–мышечного лоскута в заданном месте наилучшим шовным материалом является нить из полипропилена. Целесообразно использовать хирургические иглы с редуцированным телом. Оптимальный срок сохранения швов – 21 день. Синтетическая нерезорбируемая монофиламентная нить не создает условий для ретенции пищи в области послеоперационной раны и не является питательной средой для жизнедеятельности микроорганизмов полости рта. Непрерывный шов создает более комфортные условия для пациента при сравнении с наличием в полости рта большого количества одиночных узловых швов.
Нормальный тонус щечных мышц также способствует предупреждению перемещения апикально смещенного слизисто-мышечного лоскута в коронарное направление.
Операцию вестибулопластики с применением диодных полупроводниковых лазеров отличают полная бескровность операционного поля, отличная визуализация тканей в области операционного поля и четкость ее выполнения. Данные факторы способствуют значительному уменьшению времени, требуемого для проведения операции вестибулопластики по методике IRVING Glickman при сравнении с традиционной методикой рассечения тканей с применением скальпеля. Незначительная кровоточивость тканей может наблюдаться при проведении хирургической иглы через толщу слизисто–мышечного лоскута и надкостницу.
Апикальное перемещение вестибулярного края операционного разреза возможно до 20 мм. В каждой конкретной клинической ситуации данный показатель будет строго индивидуальным.
Для фиксации апикально смещенного слизисто–мышечного лоскута к надкостнице строго не рекомендуем использовать резорбируемый шовный материал. Резорбируемый шовный материал вызывает асептическое воспаление в области послеоперационной раны, а ранняя его резорбция может стать причиной несостоятельности линии непрерывного шва, что приводит к снижению качества оказания медицинской услуги.
При проведении операции вестибулопластики с применением диодного полупроводникового лазера важным условием является удержание малой или хирургической аспирации в области операционного поля с целью забора хирургического дыма, формирующегося при коагуляции крови и выпаривании белковой ткани.
Согласно результатам исследований, проведенных доктором медицинских наук профессором Елисеенко В.И. (1983), особенностью биологического ответа живого организма на воздействие лазерным излучением при постоянном режиме является повышение температуры тканей в зоне гипертермии (такое название имеет зона, расположенная по периферии от зоны с названием зона коагуляции). В связи с этим для препарирования мягких тканей при операции вестибулопластики нами использован только импульсный режим, что создавало условия для термальной релаксации тканей в зоне хирургического вмешательства и позволило пациентам избежать болевых ощущений в ранний послеоперационный период.
Непосредственно после окончания хирургического вмешательства пациенты перорально принимали 10 мг препарата КЕТАНОВ (Кеторолак, «RANBAXY», Румыния). В 31,25% случаев пациенты отмечали отсутствие необходимости в продолжении приема обезболивающих препаратов в последующие дни. В 68,75 % случаев пациенты принимали анальгетики в течение первых 2 – 3 дней послеоперационного периода.
В ранний послеоперационный период в 100 % случаев наблюдения у пациентов не было зафиксировано факта образования гематом в челюстно–лицевой области.
В ранний послеоперационный период пациентам назначали курс ротовых ванночек с применением 0,05 % раствора хлоргексидина биглюконата («ЭЛЮДРИЛ», Pierre Fabre (Франция)) 2 раза в день в течение одной минуты курсом 7 дней. Хирургические швы снимали через 21 день после операции.
ВЫВОДЫ. Операцию вестибулопластики целесообразно выполнять с применением лазерных технологий для предупреждения кровопотери, характерной для данного вида операций при использовании традиционных методов рассечения и препарирования мягких тканей полости рта. Бескровные операционные условия предупреждают возможность нарушения целостности надкостницы, а также снижают риск травмы сосудисто–нервного пучка, например, при проведении хирургического вмешательства в области нижней челюсти. Коаулирующие свойства лазерного излучения позволяют проводить операцию вестибулопластики у пациентов с заболеваниями свёртывающей системы крови и у пациентов, принимающих антиагреганты и антикоагулянты.
Сведения об авторах:
Романенко Наталья Валерьевна – кандидат медицинских наук доцент кафедры хирургической стоматологии Института стоматологии имени Е.В. Боровского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва. Ответственная за публикацию.
Контактные данные: +79161667244 clematis@inbox.ru
Тарасенко Светлана Викторовна – доктор медицинских наук профессор, заведующая кафедрой хирургической стоматологии Института стоматологии имени Е.В. Боровского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва.
Овсипенко Анжелика Анатольевна – клинический ординатор кафедры хирургической стоматологии Института стоматологии имени Е.В. Боровского ФГАОУ ВО Первый МГМУ имени И.М. Сеченова Минздрава России, г. Москва.
Наши награды



















